AAN DEZE PAGINA WORDT NOG GEWERKT
Visiedocument
Eerstelijns Expertiseteam Neurologie - EEN
Aanleiding:
Het aantal ouderen in Nederland stijgt excessief de komende jaren. In 2040 bestaat Nederland naar verwachting voor meer dan een kwart uit 65-plussers. Ouderen wonen langer thuis. Hoe ouder de mens wordt, hoe meer risico op een neurologische aandoening. Neurologische aandoeningen kunnen tot langdurige zorgafhankelijkheid leiden. Onderzoek van Hommel et al. laat zien dat cliënten met neurologische aandoeningen een andere zorgbehoefte hebben dan de doorgaans oudere cliënt. Cliënten met complexe neurologische aandoeningen zijn gemiddeld jonger, hebben andere en vaak uitgebreidere neuropsychiatrische en somatische problemen en reageren soms atypisch op medicijnen. Bovendien vragen ze, samen met hun naasten, een andere vorm van psychosociale begeleiding en advanced care planning.
De neurologische cliënt heeft, eenmaal thuis, doorgaans hulp nodig van een of meerdere eerstelijns behandelaars. Om efficiëntere zorg te leveren is een netwerk met samenwerkingsafspraken en goed gekwalificeerde zorgverleners van belang. Deze netwerkvorming zorgt voor een betere samenwerking bij de behandeling van de cliënt en een beter kennisniveau (Van Elst, 2018).
De ontwikkelingen in de maatschappij, waarbij de oudere in regie wil blijven en een andere kijk op ouderenzorg, hebben geleid tot de visie ‘Positieve Gezondheid’ volgens Machteld Huber . Dit betekent dat er wordt gekeken naar wat de oudere nog zelf kan of kan regelen en waarvoor eventueel zorg, behandeling en/of ondersteuning wenselijk/ noodzakelijk is. Uitgangspunt hierbij is dat de regie zoveel mogelijk bij de cliënt en indien aanwezig zijn/haar mantelzorger ligt.
De combinatie van bovengenoemde ontwikkelingen leidt tot druk op de acute zorgketen. Het aantal crisissen is de afgelopen jaren fors toegenomen (Wind et al., 2021).
Om crisissen te voorkomen is het belangrijk dat op het juiste moment de juiste zorg wordt geboden, door tijdig en preventief te handelen. Huisartsen dragen hieraan bij d.m.v. ‘Casefinding’. Eerstelijns disciplines willen hieraan bijdragen door interdisciplinair samen te werken.
In de regio Oost Gelre hebben we te maken met veel voorkomende specifieke neurologische aandoeningen, waaronder ADCA en Huntington. Er kunnen verschillende professionals bij een hulpvrager met een neurologische aandoening betrokken zijn. Dit is niet altijd goed in beeld voor de betrokken professionals. Vanuit de praktijk is gebleken dat samenwerking tussen betrokken professionals niet altijd vanzelfsprekend is. Er wordt overzicht en coördinatie gemist, waardoor het risico op over- of onderbehandeling aanwezig is. Om dit te voorkomen willen we optimaal afstemmen en samenwerken. Hiervoor is het ‘Eerstelijns Expertiseteam Neurologie (hierna te noemen EEN) opgericht.
Doel:
Het Eerstelijns Expertisteam Neurologie wil zorg dichtbij en toegankelijk organiseren door ‘de juiste zorg op de juiste plek op het juiste moment’ te bieden. Dit door middel van interdisciplinaire samenwerking. Interdisciplinair houdt in dat er zowel gekeken wordt vanuit de eigen expertise, als vanuit de expertise van een andere discipline. Hierdoor kan tijdig gesignaleerd worden en eventueel aanvullende zorg en ondersteuning ingezet worden. Wij streven er daarbij naar om daar waar mogelijk en gewenst te onderzoeken of E- Health ter ondersteuning ingezet kan worden. Zo kan het EEN bijdragen aan zo lang mogelijk fijn en veilig thuis wonen en daarmee aan preventie van acute zorgvragen.
Visie:
Het Eerstelijns Expertisteam Neurologie wil bijdragen aan optimale en persoonsgerichte zorg voor mensen met een hulpvraag naar aanleiding van een neurologische aandoening. Hierdoor is het mogelijk dat de cliënt zo lang mogelijk in de door hem/haar gewenste situatie kan functioneren en er geen crisissituatie ontstaat. Interdisciplinaire samenwerking en afstemming rondom de cliënt leiden tot optimale zorg.
Disciplines die betrokken zijn bij de betreffende cliënt zijn alert op noodzaak van eventuele inzet van andere disciplines en ondernemen hierop actie. Uitgangspunt hierbij is om de zorg dichtbij en toegankelijk te organiseren in Lichtenvoorde.
Om bovenstaande preventieve doel te realiseren zijn twee belangrijke voorwaarden noodzakelijk.
1. Het is nodig dat de (huis)arts direct na diagnosestelling van een neurologische aandoening verwijst naar het EEN.
2. Het is nodig dat iedere discipline die betrokken is bij de cliënt, vanuit een breed (holistisch) perspectief kijkt (dus over de grenzen van zijn/haar eigen expertise heen).
Doelgroep:
Het behandelteam richt zich specifiek op de groep mensen met een neurologische aandoening waarbij ingezet wordt op het verminderen en/of beperken van de gevolgen van de aandoening. In onderstaand schema, gebruikt van Wind et al. (2021), zal het EEN vanaf de onderste trede ingezet worden, waarbij, na bespreking door alle disciplines, gehandeld wordt vanuit een ‘stepped-care’ principe. Bij de onderste twee treden betreft het mono- of multidisciplinaire inzet waarbij doorgaans geen interdisciplinaire afstemming noodzakelijk is. Vanaf trede drie is interdisciplinaire afstemming (veelal) noodzakelijk. 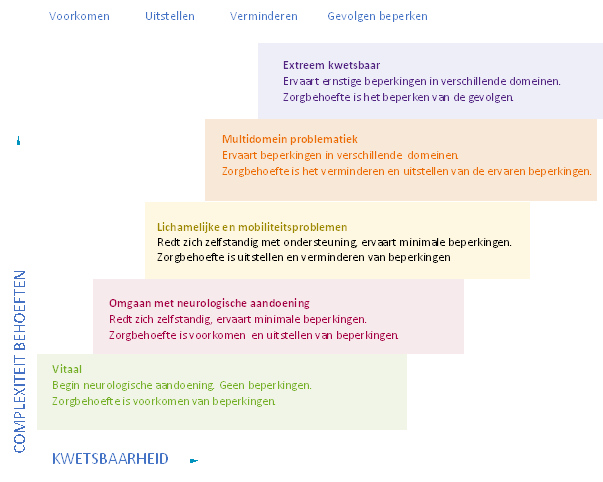
Uitgangspunten voor het Eerstelijns Expertiseteam Neurologie
• Kwaliteit van leven
Mogelijkheden van behandeling en zorg worden zorgvuldig afgewogen tegen mogelijke nadelen, bijwerkingen en kwaliteit van leven. Belangrijk is om zich te realiseren dat kwaliteit van leven door een ieder verschillend wordt ingevuld en dat de invulling kan veranderen als de omstandigheden veranderen.
• Eigen regie
Goede zorg voor cliënten met een neurologische aandoening sluit zoveel mogelijk aan bij de
wensen, behoeften, verwachtingen en mogelijkheden.
• Participatie in de samenleving
Alle betrokken professionals hebben oog voor de sociale omstandigheden en betrekken tijdig zo nodig welzijn/sociaal werk.
• Cliëntgerichtheid
De cliënt en/of betrokken mantelzorger bepalen zelf de doelen in afstemming met het EEN, waarbij de juiste zorg op de juiste plek komt.
• Teamwerk
De complexe problematiek vereist samenwerking en afstemming.
HET 4-STAPPEN PLAN MENSEN MET EEN NEUROLOGISCHE STOORNIS
De 4 stappen voor proactieve, multidisciplinaire/interdisciplinaire zorg en ondersteuning aan mensen met een neurologische aandoening worden schematisch beschreven. Daarna volgt per stap een toelichting.
Stap 1
Signalering en verwijzing
Professional (HA, specialist, WV, WMO, paramedicus)
• signalen sociale omgeving
• signaal professionals
• verwijzing naar coördinator EEN
Stap 2
Gesprek met cliënt en zo mogelijk mantelzorger
• Wensen/noden: zorgbehoefte
• Risico’s inschatten
• Kwetsbaarheid vaststellen
Kwetsbaar?
• Ja -> verder naar stap 3
• Nee -> desgewenst vinger aan de pols houden
Stap 3
Bij kwetsbare cliënt met neurologische problemen
• Multidomein analyse - op een gestructureerde wijze wordt nagegaan welke problemen de cliënt ervaart op de verschillende domeinen
• Interpretatie en bespreking van de bevindingen in het behandelteam.
• Voorstel voor vervolg bespreken met de cliënt en zo mogelijk mantelzorger en in gang zetten van de ‘stepped care’ methodiek
Stap 4
Uitvoering en evaluaties
• Hulpvraag en doelen vastleggen in behandelplan
• Opstellen behandelplan, evaluatieplan en zo nodig bijstellen behandelplan
• Coördinator zorgt voor gesprekken cliënt, vervolg assessment, evt. consultatie, voorbereiding casus in MDO en evt. uitnodiging derden op consultbasis
Stap 1: Signalering/verwijzing:
Professional signaleert cliënt met neurologische aandoening (signalen sociale omgeving, signaal andere professionals, niet-pluisgevoel). Professional informeert cliënt over EEN en overlegt over eventuele verwijzing. Indien gewenst vindt verwijzing plaats naar coördinator EEN (= wijkverpleegkundige).
Stap 2: Gesprek met de cliënt door coördinator:
Bepalen van de aanwezigheid van kwetsbaarheid aan de hand van het OMAHA model: Gesprek met cliënt en zo mogelijk mantelzorger door coördinator om zorgbehoefte vast te stellen, risico’s in te schatten en mogelijke kwetsbaarheid vast te stellen. Samen met de cliënt en zo mogelijk mantelzorger formuleert de coördinator de eventuele hulpvraag en doelen.
Indien er risico’s zijn op het ontstaan van kwetsbaarheid in de (nabije) toekomst, worden gerichte adviezen gegeven over het voorkomen ervan (valpreventie, voeding, slik, communicatie, versterken steunsysteem, sociale zelfredzaamheid, etc.). Waar nodig worden cliënt en mantelzorgers ondersteund in het opvolgen van deze adviezen.
Bij al deze cliënten wordt tevens nagegaan of het dossier op orde is m.b.t. de medische voorgeschiedenis en de medicatielijst. Voor iedereen, maar zeker voor de alleenwonende cliënten, worden gegevens van een contactpersoon (naam, 06 nummer) genoteerd. Het is belangrijk om al in dit stadium expliciet toestemming te vragen aan cliënt en mantelzorger om gegevens te mogen delen met andere betrokken professionals, volgens wet – en regelgeving AVG.
Stap 3: Bij kwetsbare cliënt met neurologische problemen
Bij kwetsbare cliënten met neurologische problemen start de multi-domeinanalyse door verschillende professionals, waarbij op een gestructureerde wijze wordt nagegaan welke problemen de cliënt en zo mogelijk mantelzorger ervaart op de verschillende domeinen volgens Machteld Huber. De coördinator verzamelt de analyses van de verschillende professionals en organiseert een MDO (Multi Disciplinair Overleg) , waarin interpretatie en bespreking van de bevindingen plaatsvindt. Deze verzamelde gegevens kunnen vastgelegd worden in het behandelplan. Vervolgens wordt een voorstel voor verder beleid besproken gebaseerd op geïnventariseerde problemen en de eerder geïnventariseerde doelen van de cliënt zelf. De analyse wordt samengevat in een overzicht in de vorm van een individueel zorgplan, waarna voor elke zorgvraag een haalbaar doel wordt geformuleerd, inclusief actie en welke discipline welke actie voor zijn rekening neemt. Ook wordt aangegeven wanneer het verloop en de evaluatie daarvan teruggekoppeld wordt.
De coördinator bespreekt een voorstel tot vervolg met de cliënt en zo mogelijk mantelzorger en zet de ‘stepped care’ methodiek in gang. Of en op welke schaal er moet worden opgeschaald is afhankelijk van wensen en behoeften van de cliënt en diens naaste omgeving.
Stap 4: Uitvoering en evaluaties
De coördinator legt afspraken vast in het zorgplan en stuurt dit naar alle betrokkenen.
Uitvoeren en evaluatie van het zorgplan vindt plaats (PDCA-cyclus), waarbij de frequentie van overleg gezamenlijk wordt vastgelegd.
Frequentie van overleg
Aan de hand van de SAMPC-methodiek (zie bijlage 2) vindt eenmaal per 6 weken een bespreking plaats
Bijlage 1
Overzicht betrokken disciplines

Bijlage 2
SAMPC-formulier
Huisarts
Datum
Naam
Geboortedatum
Diagnose
Somatisch Huid/decubitus
Conditie
Slaap-/waakritme
Vocht/voedingsintake
Kauw-slikstoornissen
Gevaar voor letsel
Medicatie
Diversen
Functioneel/ADL Wassen/kleden
Eten/drinken
Mobiliteit/transfers
Toiletgang/incontinent
Maatschappelijk Sociaal
Dagbesteding
Psychisch Cognitief functioneren
Stemming/ziekte inzicht
Communicatief Begrip
Uitdrukkingsvaardigheid
Visus
Gehoor
Hulpvraag:
Getekend voor akkoord:
Datum: …………………
……………………………………………………….
Yvonne Eulink (Careaz)
……………………………………………………….
Femke Eppingbroek (POH HPOostgelre)
……………………………………………………….
Anoek Forkink (SKB Winterswijk)
……………………………………………………….
Renata Gierkink (SKB Winterswijk)
……………………………………………………….
Froukje Hoenderboom (Centrum in Beweging)
……………………………………………………….
Joost Meinen (Tryoutside)
……………………………………………………….
Nicole Maas (Logopedie Lichtenvoorde)
……………………………………………………….
Yvonne Schuurman (Dietist Yvonne)
Literatuurlijst
Hommel, D., Plouvier, A., Krijthe, J., Lavrijsen, J., Koopmans, R., & Van Erp, W. (2020). Complexe neurologische aandoeningen in de langdurige zorg. Tijdschrift voor Ouderengeneeskunde, 2020(No. 5). https://www.verenso.nl/magazine-november-2020/no-5-november-2020/wetenschap/complexe-neurologische-aandoeningen-in-de-langdurige-zorg
Van Elst, L. (2018, 8 februari). Eerstelijnszorg voor CVA- patiënten kan veel beter. Zorgvisie. Geraadpleegd op 29 oktober 2021, van https://www.zorgvisie.nl/eerstelijnszorg-cva-patienten-kan-beter/
Wind, A., Te Velde, B., Neumann, R., Zwart, H., & Blom, A. (2021, maart). Plan van aanpak kwetsbare ouderen.
